Este artículo llevo queriéndolo publicar más de 60 días pero es que hay mucho más allá que un simple coronavirus, el descubierto SARS-CoV-2 y la insaciable COVID-19. La información hay que leerla, contrastarla y estudiarla. Será un reto personal y una forma de despertar el blog de laboratorio, que se lo merece tras todos estos años. He recibido un buen puñado de mensajes pidiendo la vuelta, así que aquí está.
Introducción
Tras la primera declaración de intenciones vamos a ponernos manos a la obra. Como ya he dicho voy a ser riguroso. Todo tiene su referencia comprobada e iré añadiendo o eliminando todo lo que ayude o perjudique a tener la mejor de las informaciones. Lo más importante es que no genere controversia. Si existe alguna información errónea, tenéis los comentarios y métodos de contacto para completar este pequeño dossier. Lo mismo si queréis que se añada algo que puede ser relevante. Pero os pido paciencia.
Este es, sin duda, el campo de estudio más novedoso y a la vez productivo que la comunidad científica ha prestado atención. Ahora mismo todos los científicos estamos estudiando la pandemia aunque nuestros trabajos no dependan de ello directamente. Pero, como podréis observar en el último de los apartados del artículo, la información científica de primera mano tampoco llega a saberse lo fiable que es. Para esribir este artículo me he empapado de cientos de publicaciones. Así que lo que muestro es como la punta de un iceberg.
La verdadera crisis no está en el número de fallecidos o infectados. En realidad es por el colapso de los sistemas sanitarios. He ahí el verdadero problema de esta pandemia: que no seamos capaz de atender a los enfermos para que puedan ser curados. Ese es el objetivo de aplanar la famosa curva que todos vemos en las noticias. En esta situación hay que tener la cabeza fría y actuar con sentido común para que todo el que necesite ayuda la tenga de verdad. Ya veremos más adelante el porqué de esta afirmación.
Esto está repercutiendo, por supuesto, en la economía de cada país. Y no dudo que cada gobierno ha actuado valorando las capacidades sanitarias junto con las económicas. Ahora mismo, tras casi 2 meses de confinamiento y con los empleos bajo mínimos, en España entramos en una nueva crisis económica incluso peor que la que se formó por el desplome de 2008.
En casa hemos comentado el problema con nuestro hijo mayor y él, a sus nueve años de edad, le gustaría que «imprimieran» más dinero para que todo el mundo saliera de la crisis. Así de fácil.
Aunque seguro que todos los lectores os habéis empapado de lo básico de esta nueva infección, es lógico que comenzemos con lo más básico y que quede así todo más completo.
Datos básicos
La nomenclatura debe siempre cuidarse y respetarse. En más de dos meses no he parado de leer, escuchar y ver cómo los medios de comunicación han pasado de respetar el nombre de las cosas y hacerlo «normal» (menuda palabrita también esta última). Os lo aclaro:
1) Coronavirus es el nombre que se le asignan al grupo de virus de la familia «Coronaviridae» con ciertas características muy específicas, cuya más «visual» es esa corona que forman las unidades proteínicas dispuestas en la membrana externa, llamadas también «spikes», y que tan buena fama les han dado. Sabed que existen, al menos, siete virus específicos que infectan al ser humano. Pero hay muchas variantes dentro de cada tipo y muchos coronavirus que ya se están batiendo en otras batallas como en el campo veterinario. Un saludo para los integrantes de este gremio porque se merecen un aplauso desde siempre.
2) SARS-CoV-2 es el nombre final de este tipo de coronavirus (dado por el International Commiteé on Taxonomy Viruses, ICTV, el 11 de febrero) que nos atañe desde finales de 2019 a todos los seres humanos. Inicialmente se denominó 2019-nCov debido a que era un «novel coronavirus de 2019». Al poderse identificar como un tipo de coronavirus SARS (de Severe Acute Respiratory-related Syndrome, porque provoca el síndrome respiratorio agudo severo) y muy cercano al SARS-CoV que asoló nuestro planeta, aunque menos pandémico, hace unos 16 años. Es por tanto el nombre del virus.
3) COVID-19 es el acrónimo de Coronavirus Disease 2019, que fue el nombre otorgado por la Organización Mundial de la Salud (OMS) cuando se identificó la patología que causa el virus. Traduciendo: la enfermedad inflamatoria provocada por el coronavirus de 2019. En español , el virus tiene como género gramatical el masculino mientras que la enfermedad tiene género femenino. Hago hincapié en este dato porque la mayoría de los medios dicen eso de «el COVID-19» o la prueba «del COVID-19» y demás variantes. Como los medios de comunicación son los que llegan a la gente en general , esa mala praxis se vuelve, por ende, general.
Características del SARS-CoV-2
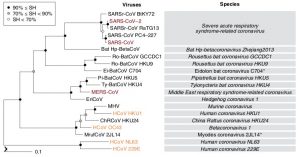
Voy a entrar en terreno algo más científico a nivel de Virología básica. Taxonómicamente, el SARS-CoV-2 es un virus del orden de los «Nidavirales» y dentro de la familia «Coronaviridae». Además, son virus catalogados como infecciosos a los seres vivos vertebrados. En su clasificación, finalmente se han distribuido dentro del género «Betacoronavirus», como los ya estudiados SARS-CoV-1 y MERS-CoV. La clasificación se realiza gracias a estudios filogenéticos generados gracias a todos los datos actuales y los acumulados en las bases de datos de secuencias de ARN de estos coronavirus. Os dejo a continuación el árbol muy sencillo de uno de los estudios que «coloca» a este SARS-CoV-2 entre sus familiares víricos. Si queréis una explicación detallada de su orden, ya sabéis…escribid en los comentarios o al email.
Su material hereditario es ARN monocatenario rodando las 30Kb (30.000 pares de bases) dispuestas en sentido positivo. Si alguien quiere la secuencia, aquí la tenéis: SECUENCIA DEL SARS-CoV-2
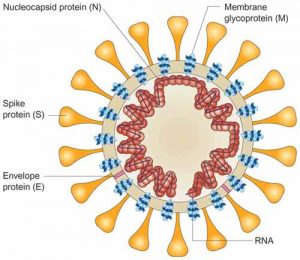
Su morfología corresponde a una esfera de entre 120 y 160 nanómetros de diámetro. Dispone de una membrana externa compuesta por material lipídico y glicoproteína, formando una envuelta reconocible por las famosas proteínas espiculares (spikes) y que tienen la gran culpa de su «especial compatibilidad» con el ser humano.
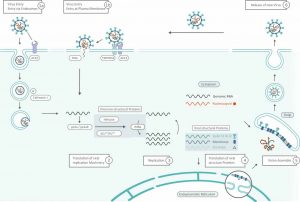
La manera en la que el virus actúa infectando es muy similar al virus SARS-Cov de 2003: el virus puede entrar en la célula huésped humana gracias al acople con el receptor del conversor de la angiotensina 2 de la superficie celular, y posteriormente introduciendo su ARN por otro activador. También puede realizar el allanamiento de la morada celular mediante la creación de un endosoma y posterior disgregación del virus para seguir su ciclo dentro del citoplasma. Luego utilizará la maquinaria celular humana para producir copias de su material genético y todas sus estructuras para finalizar ensamblando los nuevos virus, siendo expulsados fuera de la célula.
A continuación dejo un par de imágenes. La primera con el ciclo de infección del virus en la célula humana y otro con el mismo ciclo pero con algunos compuestos que sirven para parar al virus en alguna de esas fases de infección y que seguro habéis leído o escuchado:
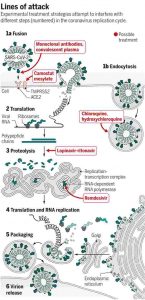
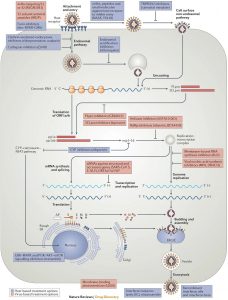
De regalo os dejo otro esquema pero de un trabajo publicado en 2015 en Nature. Evidentemente no es específico de este SARS-CoV-2 pero las rutas y bloqueos se asemejan bastante:
Los períodos de incubación varían según las cargas virales y los individuos infectados pero se estima que, una vez infectados por el SARS-CoV-2, pasan de 5 a 6 días hasta mostrar los primeros síntomas. Que se puede contagiar a otras personas sin haber mostrado síntomas. El tiempo que transcurre desde que se muestran los síntomas hasta que éstos desaparecen es de 2 semanas si la enfermedad ha sido leve y de 3 a 6 semanas si la enfermedad ha cursado con gravedad. Si después de entre 15 a 21 días de sospechar haber sido infectado no se muestran síntomas tampoco significa que no estés infectado. La maquinaria inmunolológica podría haber sido útil en la batalla contra el virus. Pero sí parece ser que los síntomas más graves ya debían haberse manifestado.
Según los datos recogidos por el Ministerio de Sanidad español, el tiempo entre el inicio de síntomas hasta la instauración de síntomas graves como la hipoxemia es de 1 semana, y de 2-8 semanas hasta que se produce el fallecimiento.
Del mismo modo que en otros brotes causados por coronavirus, la fuente primaria más probable de la enfermedad producida por el SARS-CoV-2 es de origen animal. En este momento parece claro que el reservorio del virus es el murciélago, mientras que se sigue investigando acerca del animal hospedador intermediario, habiendo controversia entre el pangolín (no es seguro) y otros.
Dada la prevalencia y la distribución de los coronavirus en distintas especies animales, su amplia diversidad genética y la frecuente recombinación de sus genomas, es esperable que se detecten nuevos coronavirus en casos humanos, especialmente en contextos y situaciones donde el contacto con los animales es estrecho
Para ampliar, existe un documento con mucha información científico-técnica sobre la enfermedad y contagio derivados del SARS-COV-2 y que fue publicado por el Ministerio de Sanidad español.
Síntomas de la COVID-19
Los síntomas que puede presentar un individuo que ha sido infectado por SARS-CoV-2 son múltiples, pero destacan 3 principalmente:
-Fiebre.
-Tos seca.
-Cansancio.
Sin embargo, también se pueden presentar como síntomas menos comunes:
-Molestias y dolores.
-Dolor de garganta.
-Diarrea.
-Conjuntivitis.
-Dolor de cabeza.
-Pérdida del sentido del olfato o del gusto
-Erupciones cutáneas o pérdida del color en los dedos de las manos o de los pies.
Los síntomas graves, cuyas personas necesitarían atención sanitaria, son los siguientes:
-Dificultad para respirar o sensación de falta de aire.
-Dolor o presión en el pecho.
-Incapacidad para hablar o moverse.
Como dije en la introducción, valorar los síntomas fríamente es esencial. Se debería ir al hospital sólo cuando fuera necesario pero sin retrasar la visita. Y teniendo especial atención las personas más vulnerables a sufrir la COVID-19 con gravedad.
Contagio: métodos, tasas y protección
El contagio se produce mediante las microgotas que se expulsan al toser, estornudar o hablar demasiado efusivamente y que sean inhaladas por los individuos. Estas microgotas provocan la diseminación del virus ya que éste se encuentra inmerso en ellas. Lo más preocupante no son las gotas que se encuentran suspendidas en el entorno, aunque se han publicado estudios que demuestran que pueden mantenerse varias horas suspendidas en ciertos ambientes. Lo preocupante es el contagio por contacto de superficies en las que se hayan depositado los virus. De ahí la advertencia de ser muy limpio y lavarse frecuentemente las manos, así como no tocarse la cara.
La tasa de contagio (R0) o la capacidad de contagiarse la gente mediante este virus es relativamente baja. Por ejemplo, se estima que el R0 para de este SARS-CoV-2 es de 3 aproximadamente. Esto significa que por cada persona infectada ésta puede transmitir el virus hasta 3 personas más. De media. Son estimaciones basadas en cálculos estadísticos. Pero las simples costumbres y tradiciones de una sociedad pueden variar dicha tasa. Para comparar, la tasa de contagio de la gripe estacional convencional está sobre el 1,3 y el sarampión tiene un R0 de 16.
Lo que también es importante reseñar es que el virus no tiene «una mortalidad de x%». Cuando se habla de muertos llevados a cabo por un patógeno se dice que dicho virus tiene una letalidad de x%. O una mortalidad específica por la COVID-19 de x%.
Una vez aclarado este punto, la letalidad del SARS-CoV-2 se estima del 2-4%. De nuevo es una estimación. Depende también de los colectivos afectados, ya que esta letalidad se puede relativizar si miramos grupos aislados. Por ejemplo, la letalidad se dispara en relación al resto de la población si nos para mos a observar individuos de avanzada edad, o con patologías respiratorias, o con patologías cardiovasculares o una combinación de todas ellas. El grupo con mayor letalidad es el correspondiente a personas de más de 80 años.
Y lo mismo sucede pero a la inversa si observamos grupos de individuos de edad infantil o sin patologías sensibles a la COVID-19.
En cuanto a la protección y prevención de ser contagiados, esto tiene mucho que comentar y opinar desde el punto de vista científico.
Pero primero es aplicar el sentido común: si se contagia por esas microgotas que pueden introducirse en nuestro cuerpo por las mucosas y por estar en las superficies, pues mantener distancias con la gente y lavarse las manos frecuentemente con jabón o soluciones hidroalcohólicas o mantener una higiene de la ropa que puede entrar en contacto con el patógeno es lógico.
Además, si pertenecemos a un colectivo más susceptible a padecer la enfermedad de gravedad, incluso ser más estricto y aislarse lo máximo posible.
En cuanto a la capacidad de mantenerse en las superficies, un coronavirus puede llegar a permanecer en superficies inertes como el metal, cristal o plástico hasta 9 días. Para hacer una limpieza que consiga inactiva el virus, se pueden utilizar soluciones de etanol (62-71%), agua oxigenada (0,5%) o lejía (0,1%) durante un minuto. Pero mejor dejo una tabla perteneciente a una publicación donde muestran la persistencia del virus comparándola con sus compañeros Betacoronavirus::
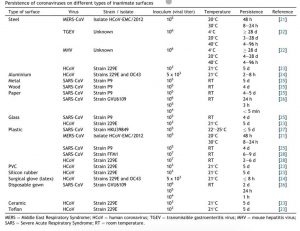
Se han conocido casos de contagio de nuestro coronavirus a especies animales domésticas como los gatos. Pero ser infectados por un coronavirus que prolifere en un gato, eso aún no se ha aclarado. Incluso existen estudios de infección del SARS-CoV-2 que luego son muestreos de uno o dos individuos realizados por muestra de la cavidad oral y nasal de los animales y que no presentaron síntomas de enfermedad provocada por virus. Podían perfectamente haber acogido a los virus por olisquear o lamer. Por lo que hay que ser listos y no dejar que los animales de compañía jueguen con posibles focos de infección.
Sí que es verdad que la utilización de equipos de protección individual (EPIs) como guantes y mascarillas serían de gran utilidad para frenar la diseminación del virus junto con unas medidas de higiene ambientales y superficiales óptimas. Esto es lo que se tiene en cuenta en laboratorios y salas que deben permanecer sin posibilidad de intrusión por agentes externos (por grandes o pequeños que sean) que puedan arruinar estudios o desarrollos importantes y, en ocasiones, vitales. Pero el control de cierto número de salas, una planta o incluso un edificio especializado es muy distinto a llevarlo a cabo a la calle y a la población en general.
Un mal uso de estos EPIs puede ayudar a diseminar el virus. Si no se coloca correctamente la mascarilla, o no se usa la adecuada en los momentos y lugares adecuados, si existen manipulaciones excesivas con las manos o a la hora de desprenderse de ellas…incluso de deshacerse de ellas, todo se va al traste. Y también en el uso de los guantes.
Cuando se utilizan guantes en los laboratorios no se reparan en gastos. Se pueden llegar a reutilizar en los casos que la protección sólo sea por efectos de estática o rutinas que no conlleven contaminar el campo de acción o la diseminación de agentes tóxicos, infecciosos, cancerígenos..etc. En el resto de los casos, el guante es un componente vital que conserva la limpieza del medio en el que se trabaja.
Y sé que muchos científicos, que trabajan en laboratorios que no requieran mucha seguridad, que no trabajen con patógenos o su trabajo no esté bajo normas estrictas, estarán sonriendo porque ellos no guardan mucha seguridad y los estudios salen igual de bien. Pero el buen trabajo debería ser así. Durante el confinamiento llevado a cabo en España he podido ver cómo la gente enseguida salía con máscaras y guantes. Guantes que ni tan siquiera limpiaban tras salir del coche, coger el móvil, tocarse la cara, coger la cartera y pagar en el supermercado. Sí, que utilizan los guantes que obligan en los supermercados ponerse encima para sacar la cartera. Cartera que luego sacarán y tocarán con los guantes anteriores y que parece son su segunda piel. Y vuelta a contaminar en casa o a otro supermercado. Al igual que la forma de ponerse y quitarse los guantes.
Nosotros los científicos nos damos cuenta enseguida de los errores porque día a día hemos ido aprendiendo . De nada sirve tener todo limpio si los guantes se usan mal. Lo mismo con las mascarillas. He podido observar cómo gente me miraba mal, con desprecio y miedo, por no llevar mascarilla en lugares y momentos en los que las distancias de seguridad eran más que suficientes. En primer lugar porque estos artículos se volvieron imposibles de conseguir y existen colectivos que necesitan abastecerse de ellos sí o sí. Pero mi experiencia guardando las distancias, manteniendo la cabeza fría y aplicando el sentido común permite que sea más efectivo que utilizando un EPI que puede originar un fallo de uso. Pero bueno, esto son cosas de científicos.
De todas formas, remito a todo el mundo que quiera conocer todos sobre esta COVID-19 que vaya a la página web de la OMS (who.int) y allí se puede encontrar información sobre los EPIs, recomendaciones y demás. Está en inglés. Pero existe una opción en la parte superior para elegir el español como idioma y acceder a las preguntas frecuentes de la OMS sobr ela COVID-19. Si la gente hubiera leído lo que se recomienda allí (y hubieran hecho caso) desde el primer momento de alarma, la cosa seguro habría cambiado.
En cuanto a las mascarillas, pues os voy a enlazar a un podcast que tiene mi aterciopelada voz y del que hablo directamente, y basándome en las directrices de la OMS y especificaciones de cada equipo, sobre las máscarillas, sus tipos y la praxis en su utilización: EL TEMA DE LAS MASCARILLAS.
La limpieza de los materiales y superficies en los distintos ambientes de trabajo y servicios ha derivado al uso del ozono. Incluso existen nuevos métodos basados en ozono que se quieren distribuir para asegurar la eliminación del coronavirus. Lo que sí conozco son estudios que no pueden asegurar la eliminación del virus mediante esas ya famosas máquinas de ozono. Yo no soy especialista en este campo y sería conveniente revisar bien estas metodologías que se utilizan a nivel industrial, pero mi sentido común me dice que para poder eliminar al coronavirus se deberían utilizar concentraciones más altas de las que se usarían en comercios o servicios. Y, además, que las agencias de salud no lo recomienden (tanto el Ministerio de Sanidad en España como la Agencia de protección ambiental de los Estados Unidos) y sí recomienden una lista de virucidas…pues da que pensar ¿no creéis?. Y ya no digamos con el uso de otras máquinas ultravioleta y purificadores.
Para finalizar, también os pongo a continuación una imagen que contiene los mitos más interesantes que tienen que ver con la COVID-19 y que no tienen desperdicio. Incluyen también recomendaciones. Vuelven a estar en inglés, pero aconsejo su visionado (pulsar en la imagen para ampliarla).

Detección de los contagiados
Una cosa hay que dejarla clara: los datos siempre estarán sesgados. Hay que darse cuenta que el mundo no es un escenario perfecto para poder decir con certeza quién está o no infectado. Tendríamos que pasar por los tests todos y cada uno de los seres humanos. Al ser imposible, nos tenemos que fiar de los datos que sí podemos saber. Si son suficientes, se podrán hacer estimaciones sobre el número cercano al real.
Actualmente se están utilizando dos métodos de detección de infección activa por SARS-CoV-2:
- Los llamados tests rápidos: están basado en la detección de anticuerpos generados por la intrusión de este virus y su interacción con las proteínas virales. Las muestras se pueden tomar de la nariz o boca o por una gota de sangre, dependiendo del test. Se comenzaron a utilizar kits de inmunocromatografía (envueltos en polémicas) pero se pasó a utilizar kits ELISA automatizados y tests basados en quimioluminiscencia para grandes volúmenes de muestras y con una fiabilidad cercana al 97%. En caso de infección, los anticuerpos que aparecen primero son las inmunoglobulinas M (IgM) hasta alcanzar un máximo a los 7-10 días. Esta respuesta primaria es indicativa de una infección aguda. Al cabo de unos días disminuyen los niveles de IgM y en su lugar aparecen las inmunoglobulinas G (IgG) que, en principio, indican la presencia de cierta inmunidad. Algunos tests rápidos de anticuerpos (los mencionados primeramente) son poco fiables y ofrecen muchos falsos negativos. Lo bueno es que el diagnóstico se consigue en 15-30 minutos.
- Los tests por PCR: estas son las pruebas más fiables. Es muy laboriosa pero fiable: si se realiza durante los primeros siete días tras inicio de síntomas la PCR es positiva en el 100 % de los pacientes. Según pasan los días tras los síntomas, no todos los pacientes dan positivo. Así, entre los días 8 a 14 el porcentaje de positivos será del 90 % y entre los días 15 y 29 tras inicio de síntomas el porcentaje de positivos será del 70 % .
Es una prueba laboriosa porque el proceso comienza tomando las muestras. Sigue llevándose al laboratorio para proceder primero a la extracción del ARN, seguido de un control de calidad para conocer el estado y la cantidad del material genético, finalizando con la prueba de RT-PCR que actualmente se realiza en un solo paso. Eso sí, también hay que analizar los resultados interpretando los datos dependiendo de las máquinas y herramientas bioinformáticas de las que se dispongan.
Hay que darse cuenta que las pruebas rápidas dependen sobre todo del kit que se utilice. Se coloca la muestra, se aplica el kit y el resultado será positivo o negativo. Pero no hay más. En las pruebas mediante PCR (mejor diré a partir de ahora RT-PCR) hay muchas variables que son de considerar. En laboratorios de investigación (luego comentaré lo que ocurre en las áreas de análisis clínicos de los hospitales), y como soy especialista en estas lides, os puedo asegurar que el primer paso de extracción de ARN es crucial a la vez que no uniforme cuando las muestras provienen de distintos individuos. Esto provoca que haya que ajustar las cantidades de ARN a utilizar para las reacciones de RT-PCR. Lo explico de forma clara: un individuo puede tener lo que se llama una carga viral grande y disponer de mucha cantidad de ARN. Otro, puede tener menos carga viral y obtener menos ARN. Cuando se diseñan las reacciones de RT-PCR, no se hace una por paciente. Eso incrementaría los costes además de derrochar los recursos (técnicos, analistas, maquinaria). Lo que se hace es aprovechar al máximo la capacidad de análisis incluyendo todas las muestras posibles de todos los pacientes posibles. Dejando de lado la correcta mezcla de los reactivos (que también tiene sus cálculos dependiendo del número de muestras) y la mano con pulso atento para repartir todos los volúmenes en los minúsculos tubos o placas (de 48 pocillos en vez de usar 48 tubos), el que sean ya reacciones en un solo paso facilita y acorta el proceso. Para finalizar, cada máquina de PCR cuantitativa (porque se puede hacer el análisis realizando una PCR convencional y observando los resultados por gel de electroforesis, pero se pierden tanto estándares de calidad como sensibilidad y objetividad) tiene su interfaz de análisis y sensibilidad que deben ajustarse dependiendo del kit de RT-PCR (informo que la OMS ha facilitado protocolos estándar para estos análisis, que han sido validados por laboratorios certificados y que aseguran el diagnóstico…más variables esas de validación que podrían añadirse si los laboratorios no tienen puesto en marcha esos protocolos. Pero no creo que sea el caso actualmente).
A todo lo dicho habría que añadir la automatización de los procesos. Cuando se trabaja con un gran número de muestras las extracciones y alicuotados deberían automatizarse con los robots dedicados y diseñados para ello. Lo que añade más variables en insfraestructuras y formación.
Para terminar con este test, en vez de explicarlo con una imagen, dejo el vídeo producido por un famoso laboratorio del Reino Unido. Tan sólo falta el proceso de control de calidad, pero lo explican como paso previo a la RT-PCR.
En fin, como es deducible, no es algo tan sencillo como pasar líquidos de un vaso a otro. Y menos aún en la actualidad, donde el confinamiento ha reducido la capacidad de análisis sólo a los hospitales y muchos especialistas (como yo mismo) no podemos prestar la ayuda profesional por no facilitar contrataciones y sacar más partido a la tremendísima «reserva» de personas cualificadas que tiene este país.
Aún debo revisar uno de los avances de detección utilizando la tecnología CRISPR/CAS13 y no quiero adelantarme antes de estudiar bien el tema.
Por último, es destacable también otro tipo de análisis que se realizan cuando la infección ya ha pasado. Para ello se utilizan unos marcadores basados en aerología (por lo que la muestra será sanguínea) y que sirven para cuantificar los anticuerpos que se tengan frente a este coronavirus. Sirven para tener datos de inmunidad, de capacidad de reinfección por el virus, de susceptibilidad de una población ante una nueva infección o de la viabilidad de las vacunaciones.
Si pasamos a los laboratorios de análisis clínicos de los hospitales, la cosa cambia. Hay que acortar pasos y ser más rápidos. Incluso la interpretación de los resultados las debe hacer el software del aparato (sin analistas) Aunque allí también disponen de tecnologías automatizadas similares a los de otros laboratorios de investigación y usan kits y metodologías similares, se disponen de técnicas de RT-PCR de urgencia para pacientes de urgencias que van a ingresar, operaciones urgentes, embarazadas…etc., y se corresponden a RT-PCR en muestra directa, sin extracción previa, sin pipeteos, y que tardan aproximadamente 1h. Una es de Cepheid en su plataforma GeneXpert y otra de ellas es Diasorin Simplexa en su plataforma MDX. Hay otras plataformas que trabajan en muestra directa pero no se consideran de urgencia porque tardan mas de 2,5h (por ejemplo Roche o Beckton Dickinson, con sus plataformas Cobas 6800 y BD Max). Os dejo un par de vídeos de este tipo de tecnologías para que echéis un vistazo:
Para que tengáis también una idea de los precios aproximados, el análisis por muestra es de 20€ para las PCR “de rutina” y de unos 38€ en la plataforma de urgencia Cepheid.
En España ya se ha puesto en marcha un estudio, denominado ENECovid19, para conocer el mayor número de datos y conocer el impacto real de esta pandemia con un muestreo de hasta 90.000 participantes. De esta forma se podrá estimar el porcentaje de la población española que ha desarrollado anticuerpos frente al SARS-CoV-2 (a esto se denomina seroprevalencia).
Actuaciones gubernamentales
Aquí podría comenzar lo de «más allá de un coronavirus, el SARS-CoV-2 y la COVID-19» que hace honor al título del post. Hasta ahora he explicado un poco todo lo relacionado a nivel molecular, analítico, preventivo…etc. desde la máxima objetividad biológica y del sentido común.
Pero esa pandemia está derivándose por las tomas de decisiones de los representantes electos de cada país. La previsión de estos acontecimientos es complicada a nivel de grandes masas de gente. Sin embargo todos conocemos que se ha actuado tarde.
Cada país ha lidiado con la enfermedad como buenamente ha podido, pero el número de bajas ha podido ser mucho menor si se hubieran aplicado las directrices básicas de fuga de un recinto: contención, aislamiento, cierre progresivo, confinamiento y cuarentena. Los dos primeros conceptos no se pudieron hacer porque ya era demasiado tarde. Y eso ha marcado la diferencia con otras infecciones que no se diseminaron como esta. Actualmente estamos en un mundo globalizado y, dejando las paranoias de algún médico conferenciante con puntos de vista electromagnéticos, la llegada de cualquier enfermedad infecciosa a casi cualquier punto del planeta es un hecho en un par de meses. Tiempo que se puede acortar si ese R0 es mayor.
Las distintas actuaciones y su mayor o menor eficiencia también tienen que ver con cómo la gente de cada país se adapta a la situación. Eso unido a la capacidad de análisis e infraestructura sanitaria provoca que la curva del progreso de la epidemia se aplane antes o después.
La política de cada país para gestionar la crisis provoca el alboroto en el siguiente punto que comentaré. Pero como científico puedo decir que me he sentido mal. No sólo porque te das cuenta que se realiza una primera reunión con un comité científico formado horas antes una semana después de comenzar el confinamiento (que no de estar ya en alerta como país turístico que es España). Mal porque llevamos pidiendo que no haya recortes en ciencia desde antes que pusiera esa imagen en la barra lateral (o en la parte inferior si estás leyendo esto desde un móvil o tableta) con el eslogan «la ciencia española no necesita tijeras» hace más de 12 años. Mal porque siento que hoy la gente nos pide un consejo, un ayuda para paliar el desconcierto y el miedo que provoca el desconocimiento. Desconocimiento que ocurre por falta de investigación y desarrollo.
Un desconocimiento que ha llegado ya no sólo a nivel molecular y de actuación sanitaria, sino también a niveles que creía insospechados como es la formación a la gente de la utilización básica de los EPIs. Parecía que se esperaba que cada cadena de televisión generase ese contenido extra para que así se diesen cuenta los gobernantes de que faltaba esa formación.
Hoy, la ciudadanía comenta que ojalá se apoye más la ciencia. ¿Sabéis una cosa? creo que esto pasará y, cuando se olvide, estaremos como antes.
A nivel internacional habría que valorarse todos. Empezando porque ya hubo científicos que advirtieron de este problema por cómo es el estilo de vida chino bastantes años atrás y terminando por ver todo esto como números de contagiados, curados y personas muertas. Por cierto, para conocer cómo va la distribución de la pandemia, el medio más gráfico y a tiempo real es este mapa generado por la Universidad Johns Hopkins.
La sociedad ha quedado tocada. Nos hemos visto superados por lo único que nos puede superar en este planeta: la naturaleza.
Primero la población ha actuado como si vivieran en una nueva serie de infectados. Luego utilizando EPIs como si de una moda se tratase. Todo sin antes formarse como es debido. Porque no ha habido formación cuando debió haberla.
Enseguida se quiso crear piña aplaudiendo a algunos profesionales que seguían trabajando y poniendo su salud en riesgo, mientras otros eran ninguneados.
Una sociedad que se ha vuelto experta en temas biológicos, epidémicos o en gestión de la sanidad. Experta en canalizar su malestar hacia la creación de bulos, de noticias falsas y su difusión o en intentar desacreditar a los pocos que intentan paliar el daño que ha provocado un intruso microscópico.
Mención destacable la de ciertas personas que, con la discreta máscara con la que ocultan su identidad, crean controversia en la opinión pública haciendo mascarillas «seguros» con compresas y explicando la facilidad con la que ayudarían a realizar la prueba de RT-PCR si les enseñaran. Este último caso es indignante por lo que me toca como genetista. Diciendo que «si me dicen como es el protocolo, hago las que haga falta», mientras rompe todos los criterios de limpieza y bajando su muy dudosa experiencia a niveles de presescolar cuando los investigadores conocemos los protocolos publicados validados desde mediados de enero. Lo dicho: indignante. Y me quedo corto.
Uno de los sucesos que más me ha divertido fue observar cómo personas que son antivacunas con sus hijos, se han vuelto paranoicas con el tema del contagio por el SARS-CoV-2. Y, cuando llegue la vacuna, por supuesto que habrá más de uno esperando su turno ¿creéis que será el turno para ellos o para sus hijos?. Hablando de mentes nubladas, no olvidemos los remedios caseros que han difundido desde el principio algunos inconscientes. Pero bueno, si luego van dirigentes de superpotencias mundiales y «bromean sin bromear» sobre inyectarse desinfectantes para eliminar el virus…qué vamos a esperar de mucha otra gente.
Por cierto, si alguien aún piensa que nuestro coronavirus ha sido generado por manipulación genética y sigue con las teorías conspiranoicas, en ciencia también se puede aplicar la navaja de Ockham: en igualdad de condiciones, la solución más sencilla suele ser la más probable. Con la naturaleza del virus, su capacidad mutacional y las condiciones para su diseminación…claro y en botella. Pero os dejo la siguiente imagen que ayuda a comprender el porqué.

Esta nueva era de crisis económica, de miedo ante los contagios, de conspiranoia en algunos casos, debería hacernos espabilar y dejarnos de tanta tontería.
Vacuna para el SARS-CoV-2
He aquí el tema de la discordia. Discordia porque la gente no científica no entiende lo que supone generar una vacuna. Más aún cuando el patógeno es tan bueno protegiendo su supervivencia (aunque este término referenciando a un virus… como que no).
Para poner en vereda a algunos insensatos, el proceso que comprende el desarrollo, las pruebas y la distribución de una vacuna normalmente dura unos 10 años. Este largo periodo de tiempo es debido a las distintas fases que ha de pasar todo desarrollo de la generación de una vacuna:
- Fase 0: se corresponde a todo el periodo inicial de investigación en el que se incluye la experimentación con animales. Este periodo es clave puesto que se debe estar seguro de la efectividad y de los efectos secundarios (si los hubiera) que presentase la administración de la vacuna para pasar a las fases preclínicas siguientes
- Fase 1: aquí comenzarían las pruebas con seres humanos. Con un número relativamente pequeño de individuos voluntarios sanos (de unos 20 a algún centenar) que darán los primeros datos sobre todo referentes a la efectividad de la vacuna, que no presente efectos secundarios, determinar la dosis adecuada y que no conlleve una amenaza para la salud de los pacientes.
- Fase 2: si los resultados de la fase 1 son satisfactorios, el estudio se amplía con un mayor número de individuos (varios centenares) dónde se hace hincapié en asegurarse sobre los efectos secundarios a corto plazo de tanto los nuevos pacientes como los de la fase previa y sobre la reacción del sistema inmune.
- Fase 3: con un mayor número de individuos (varios miles), en este punto se compara la evolución de los que fueron vacunados respecto a los que no, se recopilan datos estadísticos acerca de la efectividad y cómo de segura es la vacuna. Además y gracias al mayor número de muestras, se analizan los posibles nuevos efectos adversos que puedan ocurrir y que no se hayan detectado en las fases previas.
Incluso en EEUU existe una Fase 4 que, aunque ya la vacuna ha sido aprobada y dada una licencia, sirve para elaborar unos informes que permitan el seguimiento de los procesos de vacunación.
Esta explicación de las fases es simple pero demuestra la complejidad del tiempo que debe pasar para tener unos buenos resultados fiables. Este caso de la COVID-19 es más que excepcional y seguro que el reclutamiento de individuos será muy distinto que para otro tipo de vacunas más «convencionales». Pero es importante que todos tomemos conciencia de lo que significa y del tremendo trabajo que requiere pasar de la fase 3.
Por parte de la OMS, se conocen al menos 120 propuestas de vacunas en la actualidad (11 de mayo de 2020) y se está dando un verdadero acelerón para poder distribuir con seguridad la vacuna. Os dejo también el documento que agrupa todas esas propuestas, encabezadas por las más avanzadas:
Documento con las Vacunas recopiladas por la OMS.
Si soy sincero y objetivo, las prisas nunca son buenas a nivel de laboratorio. No quito que sea posible tener una vacuna segura a finales de año . Espero que la inmunidad de grupo natural haga su efecto, y que junto con la atención sanitaria, ayude mucho para pelear contra este SARS-CoV-2 y que no se desarrollen las fases más problemáticas de la COVID-19.
La basura de las publicaciones
Este sí es el punto que va más allá de todo esto y que se ciñe a lo estrictamente científico. No me refiero a las publicaciones derivadas del periodismo y otros medios de comunicación informativos (o no tan informativos). Me refiero a la increíble situación que se ha vivido en estos meses donde el número de publicaciones científicas que han salido a la «palestra» han sido catastróficas.
Según parece, en los tres primeros meses se han publicado más de 20.000 estudios (que igual no son tantos) referidos a la COVID-19. No tienen que ser de tema estrictamente para luchar contra el virus y la enfermedad. Pueden ser economistas, matemáticos, geólogos o psicólogos La cuestión es que el estudio tenga algo que ver con la enfermedad. En los 15 años anteriores rondaban las 3.000 publicaciones totales que tenían al coronavirus como tema de estudio.
Como podréis deducir, en el gremio científico también se aprovecha la oportunidad de ganar citas, visitas y agrandar el currículo con un tema candente de primerísima actualidad. Y voy a explicar un poquito todo esto para que tengáis perspectiva los que no estén en el mundillo (y los que estéis seguro os provoco alguna mueca). La vida de un científico que quiera prosperar en ciertos puestos de trabajo requiere que su currículo se vea engrosado progresivamente con estudios. Y que esos estudios sean de calidad. Calidad que, «supuestamente», la darían el número de veces que citan esos estudios en otros trabajos de investigación publicados también. Eso significaría que tu estudio sirve a la comunidad científica para avanzar en los diversos campos. A esto se le suma la reputación de las revistas, ya que hay revistas de mayor impacto en la comunidad científica que «supuestamente» albergan trabajos de gran calidad. Este índice de impacto habría que explicarlo mucho más detenidamente, pero sólo quiero que os hagáis una idea.
A esta reputación que pueda ganar un estudio y a la revista que pertenezca se le une la insaciable hambre de ese científico que quiere tener uno, dos o miles de centenares de publicaciones en su currículo y que sirva para que le tengan en cuenta en todas y cada una de las convocatorias para conseguir fondos o para optar a un puesto de trabajo mejor. Ya de por sí y ante estas situaciones hay siempre un recelo y también una desconfianza sobre la calidad de las publicaciones. Incluso de las provenientes de esas grandes revistas de gran impacto. Porque los seres humanos somos ruines. No siempre, pero lo somos. Generalizo porque queda más «poético».
A este punto llegamos a 2020 con un tema muy goloso porque va a ser el centro de atención mundial. CRISPR-CAS9 ya no tiene nada que hacer frente a la oleada de científicos que quieren sacar partido al momento. ¿Sólo los científicos?. No. Por supuesto que las revistas científicas también se unen a la carrera de tener al mayor número de publicaciones y de lo mejor si es posible. Aquí me quiero remontar el comienzo de este artículo. Allá comentaba la dificultad de discriminar los estudios y verificar lo fiable de la fuente de cada trabajo (sigo animando que si hay algún error, me lo comentéis). Esto es porque se han publicado artículos sin publicarse. A ver, a ver. Que no me estoy liando. Existe una opción para mostrar trabajos que se han enviado o se van a enviar para que haya una revisión por los famosos «referees» o árbitros que deben contrastar los estudios para darles validez. Eso que se denominan revisión por pares. Los artículos que se prepublican y preceden a esa revisión por pares se conocen como «pre-prints». Antes se usaban cuando alguien necesitaba demostrar que faltaba poco para que una publicación fuese aceptada por alguna revista pero ese último paso podría llevar un tiempo. Tiempo que corre en contra de la carrera de un científico. Pues lo curioso es que hasta revistas muy importantes y de gran referencia ( y, por tanto, impacto) han tenido «pre-prints» para acumular citas. Porque aunque no estén publicados «de verdad», la comunidad científica puede empezar a referenciar esos estudios por la reputación que puedan tener (por ejemplo) los investigadores o los centros de investigación. Y no sólo la comunidad científica. Los medios de comunicación, las redes sociales, pueden hacer eco de un estudio y aún no se ha rehusado. Eso provoca también que, en el momento de ser publicados, los estudios ya tengan unos centenares de citas ganadas antes de salir. Interesante ¿verdad?. Como si hicieras una carrera y salieras ya con varios metros de distancia.
Hasta aquí podríamos hacer un esfuerzo utópico y fiarnos de todo, de que no haya demasiada ruindad a la hora de facilitar el paso de publicaciones, de que no se generen demasiados «pre-prints» o que, incluso, no salgan demasiadas nuevas revistas de bajísimo impacto para publicar artículos de la gente que la fundó. De acuerdo. Pero ante tal cantidad de estudios que se lanzan y que deben ser revisados ¿hay suficientes revisores que los revisen? En número, puede. Pero en tiempo…aquí viene la variante que puede provocar que se publiquen cosas que luego, revisándolas mejor, no son tan buenas. O siquiera llegan a ser publicables. En estos tiempos tan locos, se están pidiendo revisiones «flash» o ultrarrápidas donde al revisor se le pide que analice un estudio en 24 horas.
Todo esto lo que ha generado es una gran basura de publicaciones científicas que maltratan a la comunidad investigadora y retrasan no sólo el propio avance ante estudios como los derivados de coronavirus. También despojan de credibilidad al método científico. Cosa que, desde mi punto de vista, debe ser imposible.
Esta pandemia ha ayudado también a demostrar lo que sucede con las publicaciones científicas. Este debate de la fiabilidad de los estudios, de la verdadera buena reputación de algunas revistas, del colegueo entre científicos, de la ganancia de citas antes de ser publicaciones «oficiales»…etc., está muy encendido en la comunidad científica. Se han barajado desde hace tiempo modelos que puedan adaptarse más a las exigencias actuales. Como publicar sí o sí en modo «abierto» y que la comunidad científica se ponga a desgranar el estudio durante un tiempo determinado. Lo que sí parece ya inaceptable es que se siga con esta metodología del siglo pasado pudiendo mejorar la calidad de la ciencia. Y que no tenga que estar leyendo en noticias que ponen un estudio a modo de referencia mundial cuando en realidad es una recopilación de ideas y datos que se han publicado en una revista de un centro y que nadie (excepto ellos) hay revisado las conclusiones. Y luego la opinión pública se queja . Si es que es normal. Lo que se necesita es que las conclusiones de un estudio sean completamente válidas para que la comunidad científica las pueda utilizar e ir avanzando en sucesivas investigaciones.
Bibliografía
Como se ha podido advertir en todo el escrito, lo más directo y sencillo es dirigirse a la página de la Organización Mundial de la Salud y navegar por la sección más vistosa que es la referente a la COVID-19.
Otra recomendación por si se necesita enseñar algún documento más divulgativo que técnico en algunos aspectos, es el fantástico recopilatorio lanzado por Marian García (@boticariagarcia) y Arantxa Castaño (@CastanoArantxa) titulado 123 Preguntas sobre Coronavirus.
1. Yuan M, Wu NC, Zhu X, Lee C-CD, So RTY, Lv H, et al. A highly conserved cryptic epitope in the receptor binding domains of SARS-CoV-2 and SARS-CoV. Science. 8 de mayo de 2020;368(6491):630-3.
2. Zhou P, Yang X-L, Wang X-G, Hu B, Zhang L, Zhang W, et al. A pneumonia outbreak associated with a new coronavirus of probable bat origin. Nature. marzo de 2020;579(7798):270-3.
3. Broughton JP, Deng W, Fasching CL, Singh J, Chen JS. A protocol for rapid detection of the 2019 novel coronavirus SARS-CoV-2 using CRISPR diagnostics: SARS-CoV-2 DETECTR. :9.
4. Fehr AR, Perlman S. Coronaviruses: An Overview of Their Replication and Pathogenesis. En: Maier HJ, Bickerton E, Britton P, editores. Coronaviruses [Internet]. New York, NY: Springer New York; 2015 [citado 10 de mayo de 2020]. p. 1-23. (Methods in Molecular Biology; vol. 1282). Disponible en: http://link.springer.com/10.1007/978-1-4939-2438-7_1
5. Abbott TR, Dhamdhere G, Liu Y, Lin X, Goudy L, Zeng L, et al. Development of CRISPR as a prophylactic strategy to combat novel coronavirus and influenza [Internet]. Bioengineering; 2020 mar [citado 10 de mayo de 2020]. Disponible en: http://biorxiv.org/lookup/doi/10.1101/2020.03.13.991307
6. Jackwood MW, Boynton TO, Hilt DA, McKinley ET, Kissinger JC, Paterson AH, et al. Emergence of a group 3 coronavirus through recombination. Virology. marzo de 2010;398(1):98-108.
7. Verity R, Okell LC, Dorigatti I, Winskill P, Whittaker C, Imai N, et al. Estimates of the severity of coronavirus disease 2019: a model-based analysis. The Lancet Infectious Diseases. marzo de 2020;S1473309920302437.
8. Song Z, Xu Y, Bao L, Zhang L, Yu P, Qu Y, et al. From SARS to MERS, Thrusting Coronaviruses into the Spotlight. Viruses. 14 de enero de 2019;11(1):59.
9. Paraskevis D, Kostaki EG, Magiorkinis G, Panayiotakopoulos G, Sourvinos G, Tsiodras S. Full-genome evolutionary analysis of the novel corona virus (2019-nCoV) rejects the hypothesis of emergence as a result of a recent recombination event. Infection, Genetics and Evolution. abril de 2020;79:104212.
10. Wu A, Peng Y, Huang B, Ding X, Wang X, Niu P, et al. Genome Composition and Divergence of the Novel Coronavirus (2019-nCoV) Originating in China. Cell Host & Microbe. marzo de 2020;27(3):325-8.
11. Yang C-W, Lee Y-Z, Kang I-J, Barnard DL, Jan J-T, Lin D, et al. Identification of phenanthroindolizines and phenanthroquinolizidines as novel potent anti-coronaviral agents for porcine enteropathogenic coronavirus transmissible gastroenteritis virus and human severe acute respiratory syndrome coronavirus. Antiviral Research. noviembre de 2010;88(2):160-8.
12. Ge X-Y, Li J-L, Yang X-L, Chmura AA, Zhu G, Epstein JH, et al. Isolation and characterization of a bat SARS-like coronavirus that uses the ACE2 receptor. Nature. noviembre de 2013;503(7477):535-8.
13. Organisation mondiale de la santé. Managing epidemics: key facts about major deadly diseases. 2018.
14. Organización Mundial de la Salud. Manual de bioseguridad en el laboratorio. Ginebra: Organización Mundial de la Salud; 2005.
15. Asano KM, de Souza SP, de Barros IN, Ayres GR, Silva SOS, Richtzenhain LJ, et al. Multiplex semi-nested RT-PCR with exogenous internal control for simultaneous detection of bovine coronavirus and group A rotavirus. Journal of Virological Methods. noviembre de 2010;169(2):375-9.
16. Kampf G, Todt D, Pfaender S, Steinmann E. Persistence of coronaviruses on inanimate surfaces and their inactivation with biocidal agents. Journal of Hospital Infection. marzo de 2020;104(3):246-51.
17. Leung NHL, Chu DKW, Shiu EYC, Chan K-H, McDevitt JJ, Hau BJP, et al. Respiratory virus shedding in exhaled breath and efficacy of face masks. Nat Med [Internet]. 3 de abril de 2020 [citado 10 de mayo de 2020]; Disponible en: http://www.nature.com/articles/s41591-020-0843-2
18. de Wit E, van Doremalen N, Falzarano D, Munster VJ. SARS and MERS: recent insights into emerging coronaviruses. Nat Rev Microbiol. agosto de 2016;14(8):523-34.
19. Madu IG, Belouzard S, Whittaker GR. SARS-coronavirus spike S2 domain flanked by cysteine residues C822 and C833 is important for activation of membrane fusion. Virology. octubre de 2009;393(2):265-71.
20. Hoffmann M, Kleine-Weber H, Schroeder S, Krüger N, Herrler T, Erichsen S, et al. SARS-CoV-2 Cell Entry Depends on ACE2 and TMPRSS2 and Is Blocked by a Clinically Proven Protease Inhibitor. Cell. abril de 2020;181(2):271-280.e8.
21. Peiris JSM, Guan Y, Yuen KY. Severe acute respiratory syndrome. Nat Med. diciembre de 2004;10(S12):S88-97.
22. Cheng VCC, Lau SKP, Woo PCY, Yuen KY. Severe Acute Respiratory Syndrome Coronavirus as an Agent of Emerging and Reemerging Infection. CMR. octubre de 2007;20(4):660-94.
23. Shang J, Ye G, Shi K, Wan Y, Luo C, Aihara H, et al. Structural basis of receptor recognition by SARS-CoV-2. Nature [Internet]. 30 de marzo de 2020 [citado 10 de mayo de 2020]; Disponible en: http://www.nature.com/articles/s41586-020-2179-y
24. Davies A, Thompson K-A, Giri K, Kafatos G, Walker J, Bennett A. Testing the Efficacy of Homemade Masks: Would They Protect in an Influenza Pandemic? Disaster med public health prep. agosto de 2013;7(4):413-8.
25. Chan KH, Peiris JSM, Lam SY, Poon LLM, Yuen KY, Seto WH. The Effects of Temperature and Relative Humidity on the Viability of the SARS Coronavirus. Advances in Virology. 2011;2011:1-7.
26. Andersen KG, Rambaut A, Lipkin WI, Holmes EC, Garry RF. The proximal origin of SARS-CoV-2. Nat Med. abril de 2020;26(4):450-2.
27. Coronaviridae Study Group of the International Committee on Taxonomy of Viruses. The species Severe acute respiratory syndrome-related coronavirus: classifying 2019-nCoV and naming it SARS-CoV-2. Nat Microbiol. abril de 2020;5(4):536-44.
28. International Committee on Taxonomy of Viruses, King AMQ, editores. Virus taxonomy: classification and nomenclature of viruses: ninth report of the International Committee on Taxonomy of Viruses. London ; Waltham, MA: Academic Press; 2012. 1327 p.
29. Bischoff-Ferrari HA, Orav EJ, Abderhalden L, Dawson-Hughes B, Willett WC. Vitamin D supplementation and musculoskeletal health. The Lancet Diabetes & Endocrinology. febrero de 2019;7(2):85.


Excelente post con información muy certera acerca de estas nuevas enfermedades, saludos.
¡Este es el mejor artículo sobre coronavirus que he leído!
ha presentado todo en un artículo. ¡Bravo!
Muchas gracias.
Im-pre-si-o-nan-te
Un trabajo perfecto!
Mil gracias, lo estoy compartiendo!!